大動脈解離の画像診断マスターガイド
☆動画で勉強したい方はこちらをクリック!!
イントロダクション:なぜ大動脈解離を学ぶ必要があるのか
大動脈解離は、放射線技師が救急現場で「絶対に見逃してはいけない疾患」です。その理由は、あまりにも過酷な致死率にあります。発症から48時間以内の致死率は50%に達すると報告されています。つまり、適切な診断と治療が遅れれば、2人に1人が2日以内に命を落とすという、まさに時間との戦いとなる超重要疾患です。
大動脈解離の診断には、私たち放射線技師が撮影する造影CTが特に大きな役割を果たしています。技師が病態を正しく理解し、最適な画像を提供することで、医師は迷わず治療のメスを握ることができます。
大動脈解離の病態と定義:血管の壁で何が起きているのか
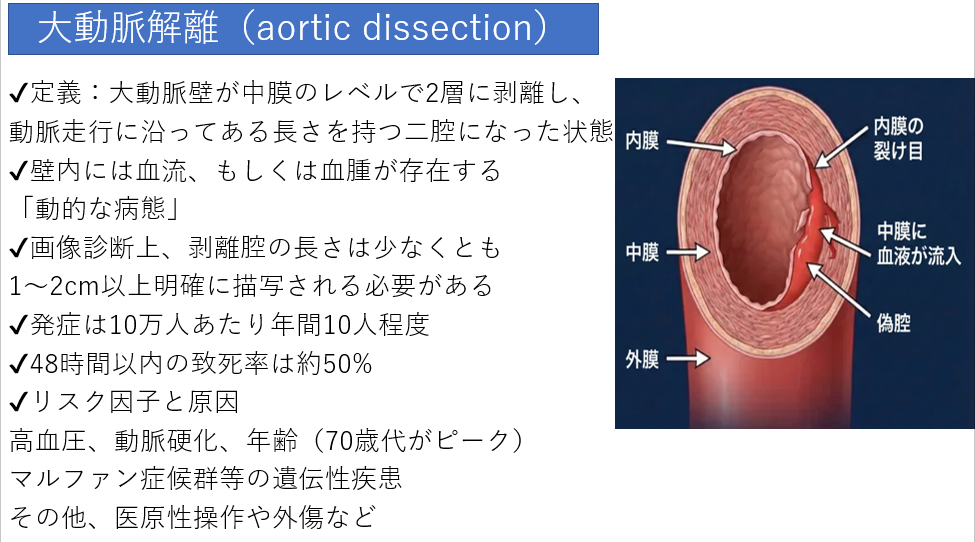
大動脈解離とは、大動脈の壁が中膜のレベルで2層に剥がれてしまい、本来の通り道とは別の空間ができてしまう病態を指します。
これをイメージしやすくするために、庭で使うホースを想像してください。
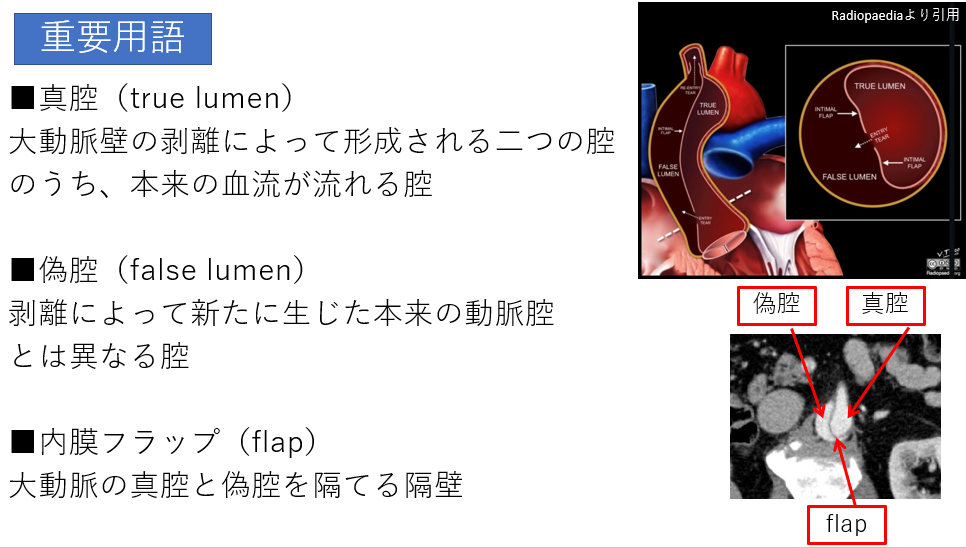
- 真腔(しんくう): もともとのホースの通り道。
- 偽腔(ぎくう): 剥がれた壁の中に新しくできてしまった部屋。
- 内膜フラップ: 真腔と偽腔を隔てている、剥がれた血管壁。CT画像では「ヒラヒラとしたカーテン」のような線状構造物として見えます。
確実に押さえるべき重要用語:tear(入り口と出口)
画像診断を行う上で、医師と共通言語で会話するために必須の用語が tear(裂け目) です。
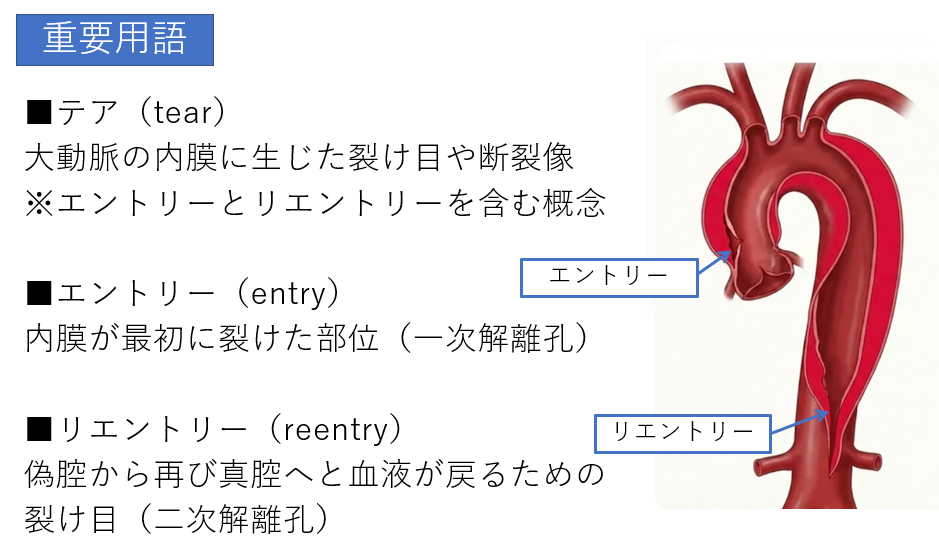
- エントリー(Entry / 一次解離): 血液が真腔から壁の中へと入り込む「最初の入り口」です。
- リエントリー(Re-entry / 二次解離): 壁の中に入り込んだ血液が、再び真腔へと戻っていくための「出口」です。
💡 考えてみよう:
エントリーしか存在しない場合、偽腔内の圧力は逃げ場を失い、どんどん高まってしまいます。リエントリーという出口があることで、圧力が分散されるという側面があります。
臨床症状:画像を見る前に知っておくべきサイン
画像を確認する前に、以下の3つのキーワードをセットで覚えてください。これらが揃っている場合、大動脈解離の確率は非常に高いです。

- 突然発症
- 重度
- 引き裂かれるような痛み
技師として重要なのは、脈拍欠損や血圧の左右差の確認です。もし撮影前に「右手の脈が弱い」といった情報があれば、解離が枝分かれする血管(鎖骨下動脈など)まで及んでいるサインです。指示を待つだけでなく、撮影範囲を適切に調整する判断力が求められます。
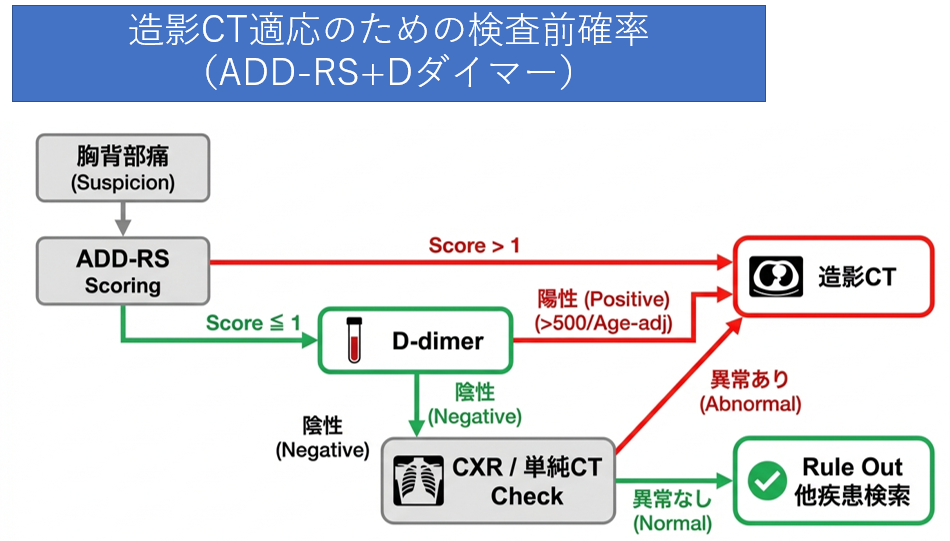
検査前確率の評価:ADDRSとDダイマーの活用
すべての患者さんに造影剤を使うわけにはいません。以下の指標を論理的な判断材料にします。
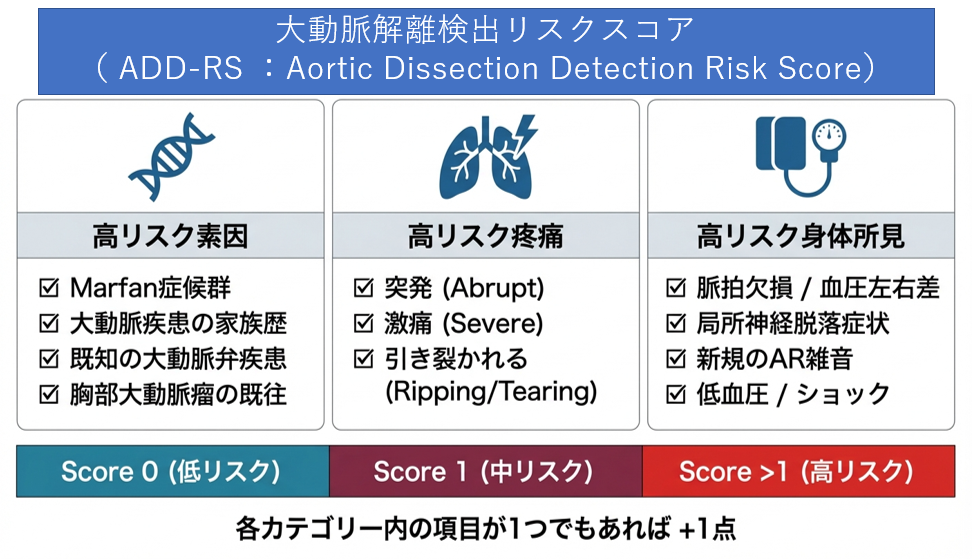

- ADD-RS(Aortic Dissection Detection Risk Score):
- 高リスク素因(マルファン症候群など)
- 高リスクの痛み(突然発症・激痛)
- 高リスクの身体所見(脈拍欠損・血圧左右差)
- Dダイマー:
- 偽腔内の血栓形成により上昇します。ADDRSが1点以下かつDダイマー陰性の場合、解離の否定的中率は99.7%に達します。

最重要の分類法:Stanford分類とDeBakey分類
治療方針を決定するために、以下の2つの分類を完全にマスターしましょう。
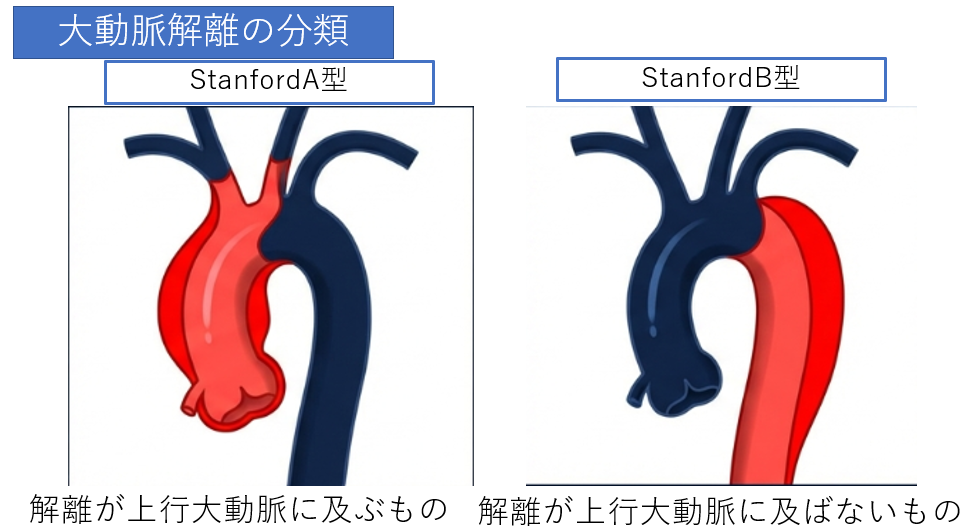
Stanford分類(最もシンプルかつ決定的)
| 分類 | 定義 | 治療原則 |
|---|---|---|
| Stanford A型 | 解離が上行大動脈に及んでいるもの | 緊急手術(人工血管置換術) |
| Stanford B型 | 解離が上行大動脈に及んでいないもの | 安静・降圧管理(内科的治療) |
DeBakey分類(tearの位置と進展範囲)
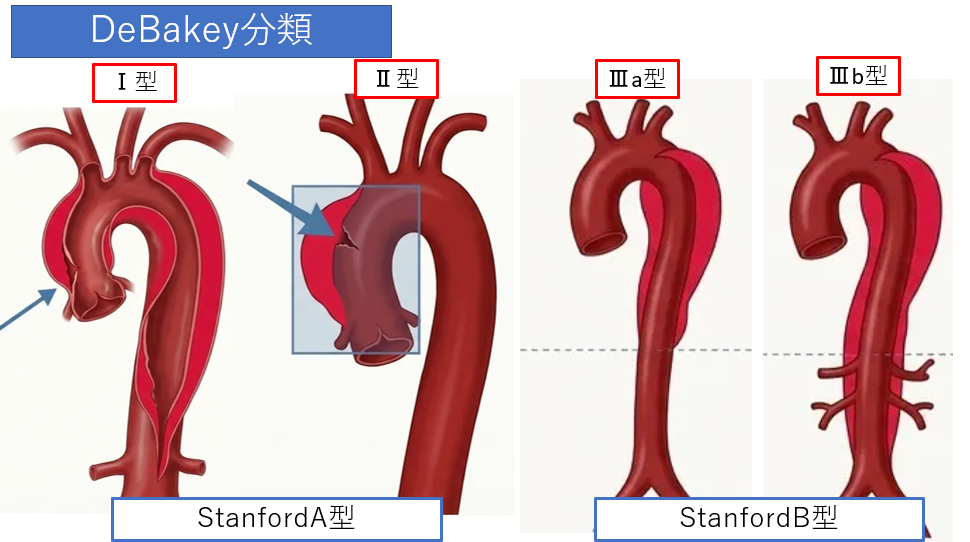
- 1型: tearが上行大動脈にあり、弓部より遠位まで広く解離が及ぶ。
- 2型: tearが上行大動脈にあり、解離が上行大動脈のみに限定。
- 3型: tearが下行大動脈にある(腹部まで及ぶのが3b、胸部限定が3a)。
病期に基づく分類
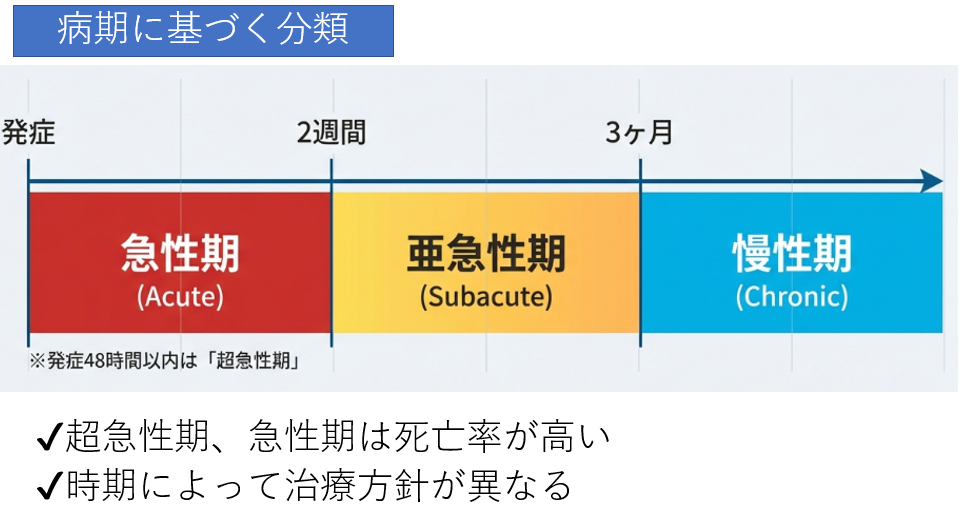
続いて、「病期に基づく分類」について見ていきましょう。これは発症からの経過時間によって定義され、発症から2週間までを「急性期」、2週間から3ヶ月までを「亜急性期」、それ以降を「慢性期」と呼びます。さらに、発症から48時間以内は「超急性期」として区別されることもあります。
なぜこの時間軸の分類が重要なのかというと、時期によって治療方針が大きく異なるからです。例えば、死亡率が高い「超急性期・急性期」では破裂を防ぐために緊急手術が第一選択となることが多いですが、「亜急性期・慢性期」ではCT検査などで経過を見つつ、必要に応じて計画的な手術やカテーテル治療(TEVAR)を検討することになります。私たち放射線技師も、この病期分類を理解しておくことで、患者さんの緊急度や今後の治療の流れをより深く把握できるようになります。
偽腔の血流状態による分類
CT画像では、偽腔の中に血液が流れているかどうかを執拗に確認する必要があります。
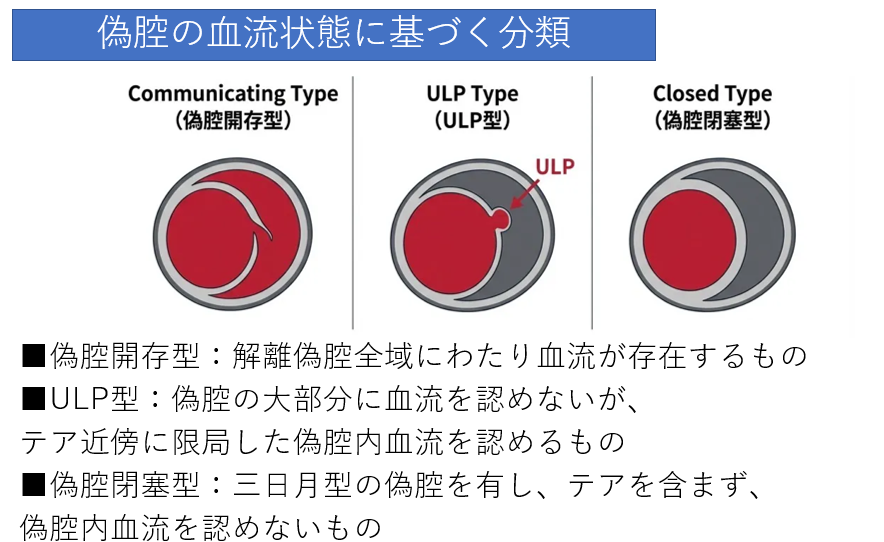
- 偽腔開存型: エントリーとリエントリーが繋がっており、偽腔内にも血流がある。
- 偽腔閉塞型: 偽腔に入った血液が固まって血栓化している。
- ULP(Ulcer-like Projection)型: 血栓閉塞した偽腔の一部に、ポコッと突出した血流が見える状態。「今まさに破れようとしている」非常に危険なサインです。
画像診断のポイント:CT撮影と読影のコツ
- 拍動アーチファクトに注意: 上行大動脈は心臓の動きでブレやすく、偽の解離像(アーチファクト)が見えることがあります。
- 単純CTでの「石灰化の内側変位」: 血管壁の石灰化が中央寄りに移動していたら、解離を強く疑います。
- 必ず「平衡相」を確認: 動脈相では染まらない偽腔も、時間を置いた平衡相でじわっと染まる(開存型である)ことがあります。
- 再構成画像の活用: オブリーク矢状断(Oblique Sagittal)を作成し、大動脈全体を一枚の絵で把握できるようにしましょう。
症例
症例解説:73歳女性 偽腔開存型大動脈解離
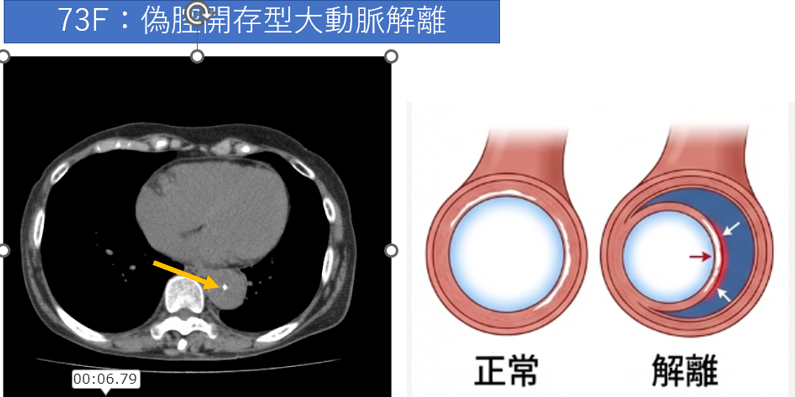
単純CTでまず見るべき「石灰化の内側変位」
この画像は単純CTですが、新人技師が最初に注目すべきは、下行大動脈の断面に見える白い点(石灰化)の位置です。
通常、動脈硬化による石灰化は血管の壁(一番外側)に沿って存在します。しかし、この画像では石灰化が血管の真ん中付近に浮いているように見えます。これがガイドラインでも触れた「石灰化の内側変位」です。
血管の壁が剥がれ、石灰化を含んだ内膜が血管の内部に押し込まれたことを示しており、単純CTの段階で大動脈解離を強く疑う決定的なサインとなります。
エントリー(Entry)の定義とメカニズム
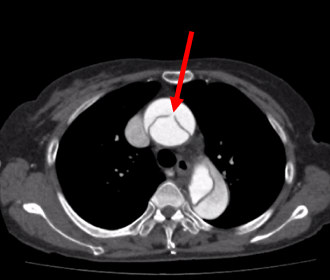
エントリーは、大動脈の内膜に生じた「最初の裂け目(一次亀裂)」です。
解離はこのエントリーから始まります。心臓から送り出された高い圧力の血液が、このエントリーを通って血管壁の内部(中膜)へと入り込みます。その結果、血管の壁が内側と外側の2層にベリベリと剥がれてしまい、本来の血流路である真腔とは別に、偽腔という新しい空間が作られます。
赤い矢印が示している場所がまさにエントリーです。ここから血液が壁の中へ侵入し、青色で示された偽腔を押し広げている様子がわかります。
症例解説:66歳女性 偽腔閉塞型大動脈解離
単純CTにおける三日月状の高吸収域
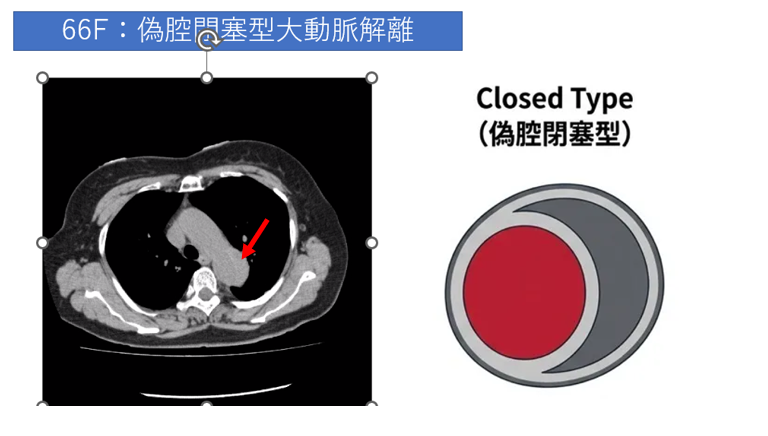
単純CTにおいて、下行大動脈の壁が三日月のように白く(高吸収に)見えています。これが赤矢印の先にある所見で、偽腔の中で血液が固まった血栓閉塞型(偽腔閉塞型)の大きな特徴です。
治療方針の決定:解剖学的分類が命を左右する
なぜ私たちがこれほどまでにA型かB型かにこだわるのか。それは、治療が根本から異なるからです。
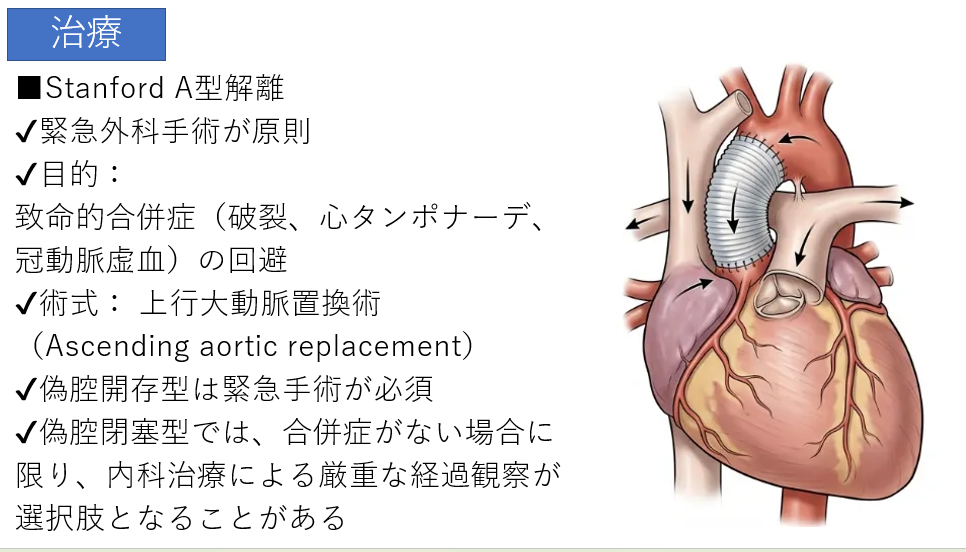
- Stanford A型: 原則として緊急手術。心タンポナーデや心筋梗塞を引き起こし、数分単位で死に至るリスクがあるためです。

- Stanford B型: 基本的には内科的治療(降圧管理と安静)。ただし、臓器虚血などの合併症がある場合にはTEVARが検討されます。
まとめ:一流の放射線技師を目指すあなたへ

- 大動脈解離は、48時間以内の致死率50%の超緊急疾患。
- Stanford A型は緊急手術、B型は内科的治療が原則。
- 急性期(2週間以内)は特に厳重な管理と迅速な判断が必要。
- 単純CTの「石灰化内側変位」や、造影「平衡相」の評価を徹底する。
放射線技師が提供する画像一枚、再構成画像一つが、患者さんの運命を左右します。この知識を現場で活かし、自信を持って最適な画像を提供してください。
